Vô sinh hiếm muộn là tình trạng không thể có thai sau 12 tháng quan hệ tình dục đều đặn không sử dụng biện pháp tránh thai. Tại Việt Nam, khoảng 7-8% các cặp vợ chồng gặp phải vấn đề này. Thuocnamthaoduoc cung cấp kiến thức toàn diện về nguyên nhân, phương pháp chẩn đoán và các giải pháp điều trị từ đơn giản đến tiên tiến, giúp các cặp đôi hiểu rõ hơn về tình trạng này.
Vô sinh hiếm muộn không chỉ là vấn đề y khoa mà còn ảnh hưởng sâu sắc đến tâm lý và cuộc sống của nhiều cặp vợ chồng. Hiểu biết chính xác về tình trạng này sẽ giúp các cặp đôi có những quyết định đúng đắn và tìm được phương pháp điều trị phù hợp nhất.
Hiểu rõ vô sinh hiếm muộn – Định nghĩa và phân loại
Theo định nghĩa y khoa, vô sinh hiếm muộn là tình trạng một cặp vợ chồng không thể có thai sau 12 tháng quan hệ tình dục đều đặn mà không sử dụng bất kỳ biện pháp tránh thai nào. Đối với phụ nữ trên 35 tuổi, thời gian này được rút ngắn xuống còn 6 tháng do khả năng sinh sản giảm theo tuổi tác.
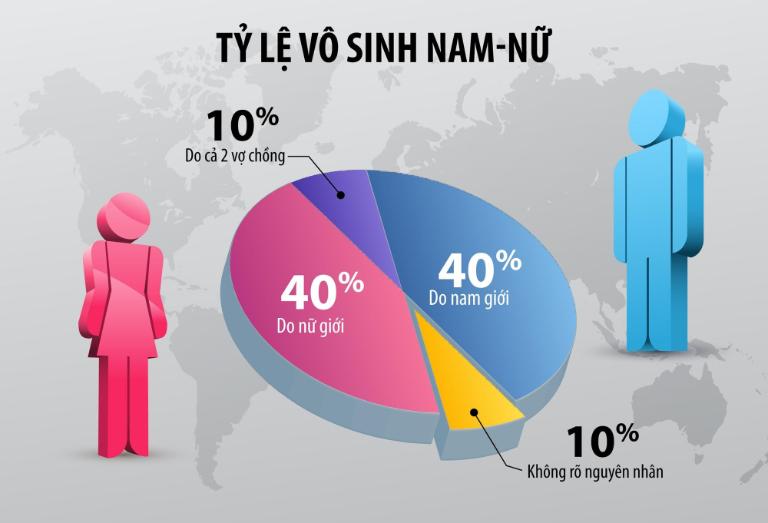
Vô sinh được phân thành hai loại chính: vô sinh nguyên phát (chưa từng có thai) và vô sinh thứ phát (đã từng có thai nhưng hiện không thể có con tiếp theo). Thống kê cho thấy tại Việt Nam, tỷ lệ vô sinh dao động từ 7-8%, tương đương khoảng 1,2 triệu cặp vợ chồng đang gặp khó khăn trong việc có con.
Xem thêm: Bệnh hiếm muộn
Nguyên nhân vô sinh ở nam giới
Rối loạn tinh trùng và suy giảm hormone
Khoảng 40% trường hợp vô sinh có nguyên nhân từ nam giới. Nguyên nhân phổ biến nhất là rối loạn về tinh trùng, bao gồm giảm số lượng (dưới 15 triệu/ml), chất lượng kém, hoặc khả năng vận động yếu. Suy giảm testosterone và rối loạn nội tiết tuyến yên cũng ảnh hưởng nghiêm trọng đến khả năng sinh sản.

Tác động của lối sống đến nam sinh dục
Hút thuốc, uống rượu thường xuyên có thể làm giảm 20-30% chất lượng tinh trùng. Căng thẳng kéo dài, thiếu ngủ, tập luyện quá sức đều tác động tiêu cực. Đặc biệt, tiếp xúc với nhiệt độ cao (sauna, quần áo quá chật) và hóa chất độc hại trong môi trường làm việc cũng là yếu tố nguy cơ cần lưu ý.
Các bệnh lý nam khoa ảnh hưởng sinh sản
Giãn tĩnh mạch thừng tinh xuất hiện ở 15% nam giới và là nguyên nhân có thể điều trị của vô sinh nam. Viêm tinh hoàn, tắc ống dẫn tinh, hoặc các bất thường bẩm sinh cũng có thể gây vô sinh nếu không được phát hiện và xử trí kịp thời.
Nguyên nhân vô sinh ở nữ giới

Rối loạn rụng trứng và bệnh lý buồng trứng
Rối loạn rụng trứng chiếm 25% nguyên nhân vô sinh nữ. Hội chứng buồng trứng đa nang (PCOS) ảnh hưởng đến 5-10% phụ nữ ở độ tuổi sinh sản, gây rối loạn hormone và khó có thai. Tắc vòi trứng do viêm nhiễm hoặc dính sau phẫu thuật cũng là nguyên nhân thường gặp.
Các yếu tố tuổi tác và hormone
Tuổi tác là yếu tố quan trọng nhất ảnh hưởng đến khả năng sinh sản nữ giới. Sau 35 tuổi, dự trữ buồng trứng giảm nhanh, chất lượng noãn suy giảm. Rối loạn hormone FSH, LH, AMH và bệnh lý tuyến giáp cũng có thể gây khó khăn trong việc thụ thai.
Bệnh lý viêm nhiễm và nội mạc tử cung
Nhiễm trùng đường sinh dục, đặc biệt là Chlamydia, có thể gây tắc vòi trứng mà không có triệu chứng rõ ràng. Lao phổi sinh dục, tuy hiếm gặp, nhưng vẫn cần được quan tâm tại Việt Nam. Nội mạc tử cung lạc chỗ ảnh hưởng đến 10-15% phụ nữ ở tuổi sinh sản.
Xem thêm: Chữa Vô Sinh Nữ Bằng Đông Y
Vô sinh không rõ nguyên nhân
Khoảng 10-15% các cặp vợ chồng mắc vô sinh hiếm muộn thuộc nhóm không rõ nguyên nhân. Các nghiên cứu gần đây cho thấy có thể do viêm âm thầm trong cơ thể hoặc rối loạn tương thích giữa tinh trùng và noãn ở mức độ phân tử mà các xét nghiệm thông thường chưa phát hiện được.
Quy trình chẩn đoán vô sinh toàn diện

Xét nghiệm hormone cơ bản
Bước đầu tiên trong chẩn đoán vô sinh là xét nghiệm các hormone sinh sản: FSH, LH, Prolactin, Estradiol. Đánh giá dự trữ buồng trứng thông qua AMH (Anti-Mullerian Hormone) giúp dự đoán khả năng đáp ứng với điều trị. AMH bình thường từ 1,5-4,0 ng/ml, dưới 1,0 ng/ml được coi là dự trữ thấp.
Các kỹ thuật hình ảnh chẩn đoán
Siêu âm tử cung buồng trứng qua đường âm đạo là phương pháp đầu tiên để đánh giá cấu trúc sinh sản. Chụp tử cung vòi trứng có cản quang (HSG) giúp kiểm tra độ thông thoáng của vòi trứng. Trong một số trường hợp phức tạp, nội soi ổ bụng có thể được chỉ định để chẩn đoán chính xác.
Phân tích tinh trùng theo tiêu chuẩn WHO
Xét nghiệm tinh dịch đồ là bước không thể thiếu trong đánh giá vô sinh nam. Theo tiêu chuẩn WHO 2010, các chỉ số bình thường bao gồm: thể tích ≥1,5ml, nồng độ ≥15 triệu/ml, vận động tiến tới ≥32%, hình thái bình thường ≥4%.
Điều trị nội khoa – Thuốc kích thích và hormone
Thuốc kích thích rụng trứng
Clomiphene Citrate là lựa chọn đầu tiên cho phụ nữ rối loạn rụng trứng, với tỷ lệ thành công 60-85%. FSH tiêm được sử dụng khi Clomiphene không hiệu quả. Letrozole ngày càng được sử dụng rộng rãi, đặc biệt hiệu quả với bệnh nhân PCOS.
Điều chỉnh lối sống và dinh dưỡng
Chế độ dinh dưỡng giàu Omega-3, vitamin D, Coenzyme Q10 có thể cải thiện chất lượng noãn và tinh trùng. Duy trì BMI từ 18,5-24,9 kg/m² và tập thể dục đều đặn 150 phút/tuần giúp tối ưu khả năng sinh sản.
Phẫu thuật điều chỉnh các bất thường cấu trúc

Nội soi tử cung điều trị
Khoan buồng trứng có thể khôi phục rụng trứng ở 60-80% bệnh nhân PCOS. Phẫu thuật tái tạo vòi trứng có tỷ lệ thành công hạn chế (20-30%) nhưng vẫn có giá trị trong một số trường hợp được chọn lọc. Nội soi tử cung để cắt vách ngăn, loại bỏ polyp hoặc u xơ dưới niêm mạc có thể cải thiện đáng kể tỷ lệ có thai.
IUI – Thụ tinh trong tử cung
Thụ tinh nhân tạo trong tử cung (IUI) là phương pháp điều trị ít xâm lấn với chi phí hợp lý (2-3 triệu đồng/chu kỳ). Tỷ lệ thành công dao động 15-20% mỗi chu kỳ, phụ thuộc vào tuổi tác và nguyên nhân vô sinh. Quy trình bao gồm theo dõi rụng trứng, xử lý tinh trùng và đưa vào tử cung đúng thời điểm.
IVF – Thụ tinh ống nghiệm
Quy trình IVF chi tiết
IVF được chỉ định khi các phương pháp khác thất bại. Tỷ lệ thành công 40-60% tùy theo độ tuổi. Quy trình gồm: kích thích buồng trứng bằng FSH, lấy noãn, nuôi cấy phôi 3-5 ngày, sau đó chuyển phôi tốt nhất vào tử cung.
ICSI khi tinh trùng có vấn đề
Tiêm tinh trùng trực tiếp vào noãn (ICSI) được áp dụng khi tinh trùng có vấn đề nghiêm trọng. Tỷ lệ thụ tinh đạt 80-90%, chi phí bổ sung khoảng 2-3 triệu đồng so với IVF thông thường.
Xem thêm: Nên đi khám hiếm muộn vào thời điểm nào?
Dấu hiệu cảnh báo cần khám vô sinh
Dấu hiệu ở nữ giới
Chu kỳ kinh nguyệt bất thường (dưới 21 ngày hoặc trên 35 ngày), đau vùng chậu kéo dài, phân tiết âm đạo bất thường là những dấu hiệu cần được khám sớm. Tiền sử phẫu thuật ổ bụng hoặc viêm nhiễm đường sinh dục cũng là yếu tố nguy cơ.
Dấu hiệu ở nam giới
Rối loạn cương dương, giảm ham muốn, đau hoặc sưng vùng tinh hoàn đều cần được đánh giá. Tiền sử chấn thương, phẫu thuật hoặc điều trị ung thư có thể ảnh hưởng đến khả năng sinh sản.
Phòng ngừa vô sinh – Bảo vệ sức khỏe sinh sản
Bổ sung vitamin D, CoQ10, Omega-3 có thể hỗ trợ sức khỏe sinh sản. Kiểm soát sớm các bệnh lý nội tiết như đái tháo đường, rối loạn tuyến giáp. Tránh trì hoãn sinh con quá muộn là nguyên tắc quan trọng nhất trong phòng ngừa vô sinh hiếm muộn.
Hỗ trợ tâm lý và lựa chọn thay thế
Vô sinh hiếm muộn gây áp lực tâm lý lớn cho các cặp đôi. Tham gia nhóm hỗ trợ, tư vấn tâm lý chuyên nghiệp có thể giúp giảm căng thẳng và cải thiện kết quả điều trị. Các lựa chọn thay thế như nhận con nuôi, mang thai hộ (theo quy định pháp luật) cũng cần được cân nhắc kỹ lưỡng.
Vô sinh hiếm muộn không phải là bế tắc. Với sự tiến bộ của y học hiện đại và sự hỗ trợ của các chuyên gia, nhiều cặp vợ chồng đã thành công có con. Điều quan trọng là tìm hiểu đúng, điều trị sớm và duy trì tinh thần lạc quan trong suốt hành trình này.




